● 16年10月26日 県議会報告
2016年10月26日 2016年決算特別委員会 高瀬菜穂子委員質疑・答弁 「地域医療構想について」(大要)
≪2016年決算特別委員会≫
2016年10月26日
地域医療構想について(大要)
高瀬菜穂子 委員
<基本理念>日本共産党の高瀬菜穂子です。地域医療構想について伺います。現在、地域医療構想策定中で、今年中にもまとめるという最終段階になっています。 地域医療構想の大きな柱が病床の再編と削減だと思います。 国は、2013年に135万床あった病床を高齢者が増える2025年に115万から119万床に減らす目安を示しました。地域によっては高齢化が進むのにベッド数削減で、必要な医療サービスの提供ができなくなるのではないかと、心配されるのは当然のことです。本県は、「いつでもどこでも安心して必要な保健医療サービスを受けることができる体制の整備」を目指しており、この立場で、必要な医療需要に対応すべきであると考えます。
医療構想をつくるにあたっての県としての基本理念をまず、お聞きします。
刈茅初支 医療指導課長
地域医療構想は、団塊の世代全てが75歳以上となる平成37年を見据え、大きく疾病構造が変化する将来の医療需要の変化に対して、限られた医療資源の効果的・効率的な配置を促すために策定するものであり、病床の削減を目的とするものではございません。
同構想の策定は、本県の医療提供体制の確保に関する基本理念である「全ての県民が生涯を通じて心身ともに健康で生活できるよう、いつでもどこでも安心して必要な保健医療サービスを受けることができる体制の整備」に沿うものであり、これまでの基本理念が変わるものではございません。
高瀬菜穂子 委員
「病床削減ありき」ではない、基本理念は変わらないということですね。これは、ぜひ、構想の中にも位置づけていただきたいと思います。
しかし、政府は医療介護総合確保法に基づき、川上の改悪として病床の削減を、川下の改悪として介護保険改悪、「地域包括ケアシステム」と、大幅なサービスの縮小・医療介護費の削減を行おうとしています。これまでも国は、第一次医療費適正化計画で、療養病床の大幅削減をもくろみましたが、計画は頓挫しました。その理由を厚労省は、「現場の声を十分に反映しておらず、実態と合わなかったため」と総括しています。また、2014年からの2年間で、36万床ある看護師の配置基準が手厚い7対1病床を9万床減らす計画も立てましたが、これも達成していません。実態とかけ離れた計画を立てても、現場では受け入れられないし、地域医療は守れません。今回の地域医療構想は、病床を4つの機能に分化再編し、全体として病床数削減を行うという大変複雑で困難な問題が伴います。 地域の実情をしっかり把握し、情報を共有し、それぞれの医療機関、地域が連携しなければ、計画は進まないと考えます。
県は、地域の実情をどのように把握してこられましたか。 地域から出された意見については、どのように対処していかれるつもりですか。
刈茅初支 医療指導課長
県では、地域の実情を把握するため、本来、医療法上は構想の策定後に必置義務のある地域の医療関係者や市町村からなる「地域医療構想調整会議」を策定段階から前倒しして設置し、地域の課題やその対応策等について意見を伺ってきたところでございます。
これらの意見を踏まえながら地域医療構想を策定するとともに、構想の策定後においても、この調整会議で十分意見を聴きながら構想の実現を図ってまいります。
高瀬菜穂子 委員
そうした調整を行ってこられたのでしょうが、先日、田川市議会から、意見書があがってきたことからも、地域の不安は大きいといえると思います。意見書についての質問は先ほどと重なりますので、重複を避けますが、一点だけ、確認をいたします。 構想の実現を図る上で、医療機関の意向は尊重されるのか、という点について伺います。
刈茅初支 医療指導課長
構想の実現に向けては、医療機関の自主的な取り組みを尊重するとともに、それでもなお、不足する医療機能がある場合には、調整会議の場において病床機能転換について地域の医療関係者に納得いただけるよう、十分に協議していく必要があると考えております。
高瀬菜穂子 委員
県としては、ベッド数の削減を強要するものではない、地域や医療機関の裁量を尊重す
るということですね。そのことを確認します。
次に、在宅医療について伺います。地域医療構想では、4つの機能病床の再編と削減を行いながら、結局は在宅医療へ、という形で在宅医療の受け皿を広げる計画になっています。ところが、その規模や供給体制など、はっきりしない点が多く、私だけでなく、13圏域で行われた調整会議でもさまざま疑問や意見が出ております。「とても無理」「医師も看護師も足りない」「絵に描いた餅」など厳しい意見が出ておりました。そこで、在宅医療について説明していただきたいのですが、「在宅医療等について」資料を要求しておりますので、お取り計らいください。
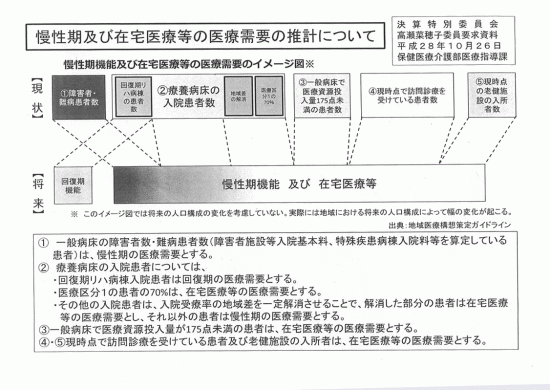
在宅医療の需要を2025年には1日8万3千人余と見込んでいる、この資料に基づいてその根拠を明らかにしてください。
刈茅初支 医療指導課長
まず、この資料はどういう患者が慢性期機能に該当し、どういう患者が在宅医療等に該当するのかを表しております。
この図のうち在宅医療等に該当する患者は、②の療養病床の入院患者のうち、入院受療率の地域差を一定解消した部分に相当する患者、次にその右隣にあります医療区分1の患者の70%に相当する患者、③の一般病床で医療資源投入量、つまり1日あたりの診療報酬の点数が175点未満の患者、④の現時点で訪問診療を受けている患者、⑤の現時点で老健施設の入所者を合計したものであり、現状の患者数に平成37年の人口構成の変化を踏まえて算定したものでございます。
高瀬菜穂子 委員
現在の在宅に加え、療養病床の「医療区分1」の7割、 一般病床の175点未満などがみんな在宅医療に移行し、 8万3千人になるということですが、では、現在の在宅医療は、1日何人ですか。在宅医療を行っている医療機関や訪問看護ステーションの数と、それに携わる医師数、看護師数はどれだけですか。
大田琢也 高齢者包括ケア推進課長
現在の在宅医療等の患者数は、訪問診療を受けている患者数が約2万8千人、介護老人保健施設の入所者が1万4千人となっております。
また、本年7月1日現在で、在宅患者を24時間支える在宅療養支援診療所の数は、888カ所、訪問看護ステーションの数は461カ所となっておりますが、これに携わる医師・看護師の数については、データがございません。
高瀬菜穂子 委員
訪問診療が2万8千人、老健施設入所者が1万4千人。老健入所者の場合は医療を受けているかどうかはわかりませんから、実際にはこの数よりも少ないと見込まれます。そうなると、1日8万3千というのは、今の2倍を越える大変な数です。相当な供給体制をつくらないといけないのに、実際に在宅医療にかかわっている医師数、看護師数はわからない状態です。
在宅医療の診療報酬の改定を2012年、14年、16年と3回にわたって行ったと聞いております。その内容について簡潔にご説明ください。また、この改定によって在宅診療は増えたのでしょうか。
高齢者包括ケア推進課長
平成24年の診療報酬の改定から、質の高い在宅医療の充実を図ることを念頭においた内容となっております。
平成24年度は、在宅時医学総合管理料の引き上げ、在宅看取りに係るターミナルケア加算や看取り加算の新設などが行われました。
平成26年度は、緊急時の後方病床の確保のための在宅療養後方病院の新設、同一建物における複数訪問時の評価の見直しなどがおこなわれました。
平成28年度は、在宅医療における重症度・居住地に応じたきめ細かな評価の実施、在宅医療を専門に行う医療機関の開設を認めることなどが行われました。
訪問診療を受けている患者数については、平成24年度が一月あたり20,344人であるのに対し、25年度は27,385人と増加しております。
なお平成26年度以降については、現在のところ把握できておりません。
高瀬菜穂子 委員
診療報酬で加点したり、行き過ぎを是正したりしていますが、確実に供給体制が増えたとはいえません。
さらに、療養病床の「医療区分1」の7割を在宅に移行する、とのご説明ですが、その根拠をお示しください。福岡県医師会は、45%退院困難といっています。
刈茅初支 医療指導課長
日本慢性期医療協会が、平成25年度に行った療養病床の患者状態調査など関係団体の調査結果を参考に、医療区分1の70%の方が在宅医療等で対応可能であると判断したと、厚生労働省から説明を受けております。
※患者状態調査(日本満席医療協会 平成25年度)
・医療区分1の患者のうち約30%が医療区分2相当である。
※療養病床の再編に関する緊急調査報告(日本医師会 2006年10月)
・医療区分1のうち63.4%は「患者は安定しており退院可能」である。
高瀬菜穂子 委員
私、厚労省にもお尋ねしましたが、まったく同じお答えでした。これは、現場で積み上げた、実態をつかんだ数字ではありませんね。
そもそも療養病床の患者さんは、在宅で看ることが困難であるから入院しているという事情があるのではないでしょうか。在宅が理想であっても、経済力がないと在宅は選択肢にならない現実があります。在宅医療体制を整えたとしても、希望できる住民は限られるのではないか、と考えますが、県としての見解をお聞きします。
刈茅初支 医療指導課長
「在宅医療等」とは、居宅のほか特別養護老人ホーム、養護老人ホーム、軽費老人ホーム、有料老人ホーム、介護老人保健施設の入所者やグループホームの入居者なども対象となり、つまり病院、診療所以外でも療養生活を営む方が対象となります。
住民の皆さまの要望に沿って必要な医療が受けられるよう、訪問診療を行う医師や訪問看護師を増加させる取り組みや、在宅医療と介護の連携強化、介護施設等の整備など地域包括ケアシステムの構築に取り組んでいるところでございます。
高瀬菜穂子 委員
施設整備はどうしても必要になると思います。そうしていただかなくてはいけません。しかし、どれだけ必要なのか、在宅医療の全体像については不透明です。私は、この在宅医療が、地域医療構想のブラックボックスになっていると感じます。これまでの議論からも、国がすすめる「地域医療構想」は、すべての医療機関を対象に、現在の医療システムを変えるものであるのに、その全体像はクリアに示されているとは到底言えない状況です。個々の医療機関はそんな中で、さまざまな決断、選択を迫られることとなります。私が今回強調したいのは、すべての医療機関を視野に、現状を集約し、意見を聞き、情報を共有し、地域医療について議論し連携する、こうした体制作りが今後の医療行政にとって極めて重要だということです。県は、これまで、調整会議などで議論をし、パブリックコメントもとるとしていますが、それだけでは不十分ではないでしょうか。地域によっては、医師会主催で、圏域ごとの会議が行われたとも聞いていますが、医師会まかせではなく、県が主体となって、要の役割を果たしていただきたいと思うわけです。今後も調整会議は続くわけですから、すべての医療機関、地域から幅広く意見集約を行い、地域医療に資することを構想にも盛り込むべきだと考えますが、この点についての見解をお聞きします。
刈茅初支 医療指導課長
県下には、平成26年10月現在で病院が460施設、一般診療所が4,587施設ございます。
県では、これらの医療機関を代表する医師会、病院協会、施設病院協会、自治体病院協議会、精神科病院協会、有床診療所協議会、医療従事者を代表する歯科医師会、薬剤師会、看護協会、これに加えて医療保険者、そしてすべての市町村から調整会議の委員を出してもらい、幅広く意見を聴きながら構想を策定しているところでございます。
構想の策定後も、この調整会議において意見を聴きながら、構想を推進してまいります。
高瀬菜穂子 委員
「幅広く意見を聞く」ということですから、できるだけ幅広く、意見を聞き、実態をつかみ、情報を共有し、議論もしていただくようお願いしまして、質問を終わります。







